Un semplice prelievo potrebbe cambiare il modo in cui si arriva alla diagnosi di Alzheimer. Non una risonanza, non una PET, non procedure lunghe e costose. Solo sangue. È questa la prospettiva che emerge da uno studio clinico condotto in Spagna, dove un gruppo di ricercatori ha testato l’affidabilità di un biomarcatore destinato a far discutere: la proteina p-tau217.
Il risultato che ha attirato attenzione è netto. Integrando l’analisi di questa proteina nel sangue, la precisione diagnostica dei medici è salita fino al 94,5%, rispetto a circa il 75% ottenuto con la sola valutazione clinica.
L’Alzheimer resta la forma più diffusa di demenza, rappresenta tra il 60% e il 70% dei casi. Numeri che, tradotti nella vita reale, significano milioni di famiglie coinvolte, caregiver sotto pressione, diagnosi spesso tardive, quando i sintomi sono ormai evidenti e il margine di intervento si restringe.
Le stime dell’Organizzazione Mondiale della Sanità parlano chiaro. Oggi convivono con una forma di demenza circa 57 milioni di persone nel mondo, una cifra destinata a crescere rapidamente nei prossimi decenni.
In questo scenario, la possibilità di anticipare la diagnosi con un test ematico non è solo una notizia scientifica. È qualcosa che tocca direttamente pazienti, medici e sistemi sanitari.
Cosa hanno osservato i ricercatori
Lo studio ha coinvolto 200 pazienti sopra i 50 anni, tutti con sintomi cognitivi. L’obiettivo non era solo verificare l’accuratezza del test, ma capire come cambiasse il processo decisionale dei clinici.
L’aggiunta del dato biologico ha portato a una revisione della diagnosi in circa un paziente su quattro.
Alcuni casi inizialmente classificati come Alzheimer si sono rivelati legati ad altre condizioni neurologiche. Altri, attribuiti a un “normale invecchiamento”, hanno mostrato invece segnali compatibili con la malattia.
Anche la sicurezza percepita dai medici è cambiata. La fiducia nella diagnosi è cresciuta sensibilmente, segnale che il biomarcatore non agisce solo come supporto tecnico, ma come elemento che riduce le zone d’ombra.
Il ruolo della proteina p-tau217
La p-tau217 è collegata ai processi degenerativi tipici dell’Alzheimer, in particolare all’accumulo anomalo di proteina tau nel cervello. La novità non è tanto la scoperta del meccanismo, già studiato da anni, quanto la possibilità di misurare tracce rilevanti nel sangue con tecnologie sempre più sensibili.
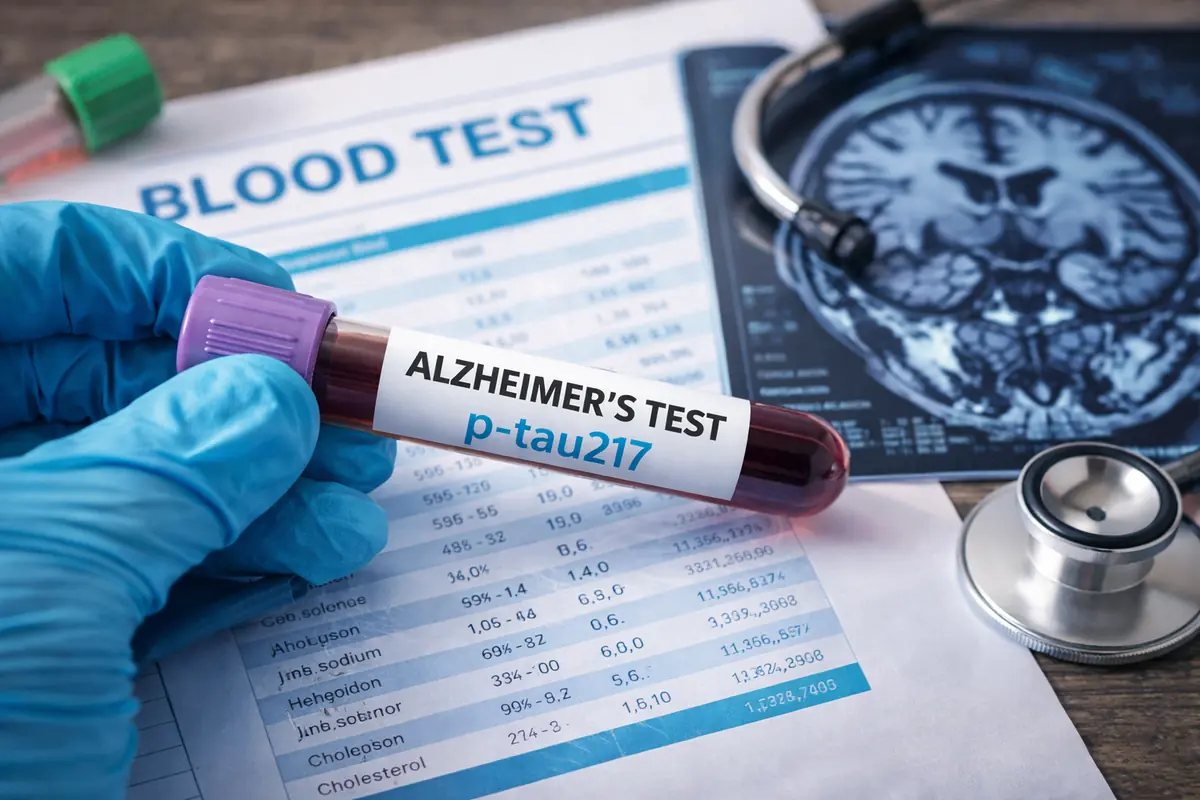
Test del sangue la scoperta spagnola (omniroma.it)
Non più solo liquido cerebrospinale o imaging avanzato, il biomarcatore diventa accessibile attraverso un esame di routine.
Secondo diverse pubblicazioni scientifiche, inclusi lavori apparsi su Nature, la p-tau217 mostra una capacità elevata di distinguere l’Alzheimer da altre forme di declino cognitivo, anche nelle fasi iniziali.
Cosa potrebbe cambiare nella pratica clinica
Oggi arrivare a una diagnosi certa richiede spesso percorsi lunghi, visite specialistiche, test neuropsicologici, esami strumentali non sempre immediatamente disponibili. Un test del sangue affidabile potrebbe ridurre tempi, costi e invasività, facilitando uno screening più ampio nei pazienti con primi segnali di deterioramento.
Non significa che tutto diventerà semplice o automatico. La diagnosi di Alzheimer resta complessa, multidimensionale.
Ma un’indicazione biologica precoce potrebbe permettere ai medici di orientare meglio gli approfondimenti, selezionare i pazienti per terapie mirate o studi clinici, evitare errori che pesano emotivamente su chi riceve una diagnosi.
Il passaggio dalla ricerca alla routine ospedaliera non è mai immediato. Servono validazioni su larga scala, protocolli condivisi, integrazione nei sistemi sanitari nazionali. E resta aperta una questione delicata: cosa fare di una diagnosi molto precoce, quando le opzioni terapeutiche sono ancora limitate.
Sapere prima non sempre significa poter intervenire subito.
La direzione, però, sembra tracciata. I biomarcatori ematici stanno entrando progressivamente nel lessico clinico, spingendo la medicina verso diagnosi più anticipate e meno invasive.
E mentre la ricerca continua a perfezionare strumenti e interpretazioni, il cambiamento più profondo potrebbe non essere tecnologico, ma culturale: abituarsi all’idea che malattie un tempo riconoscibili solo in fase avanzata possano emergere molto prima, quando i sintomi sono ancora sfumati, quasi invisibili.